Qu’est-ce que l’hystérectomie par coelioscopie ?
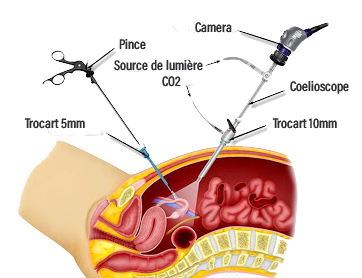
L’hystérectomie sous coelioscopie est réalisée sous anesthésie générale à l’aide d’un appareil d’optique de quelques millimètres de diamètre introduit par une petite incision, le plus souvent au niveau du nombril. La visualisation se fait sur un écran relié à la caméra fixée sur le système optique.
L’hystérectomie est pratiquée grâce à la mise en place d’entrées supplémentaires (en général deux à trois incisions en plus de l’incision de l’optique) au niveau de l’abdomen d’un diamètre habituel de 5 mm, mais pouvant aller jusqu’à 10 ou 12 mm, permettant le passage de tous les instruments nécessaires.
Pour quelle raison une hystérectomie est-elle nécessaire ?
Les raisons les plus importantes sont :
• des tumeurs bénignes, type fibrome (myome) lorsque l’ablation partielle n’est pas possible et/ou si la patiente le demande,
• cancers gynécologiques : utérus, ovaires, col,
• des précurseurs de lésions malignes de l’utérus,
• des hémorragies importantes pour lesquelles les traitements médicaux ont été un échec.
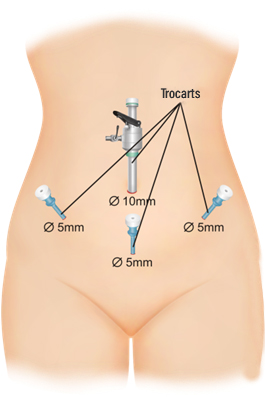
Le nombre de trocarts peut varié selon la technique décidée par le chirurgien
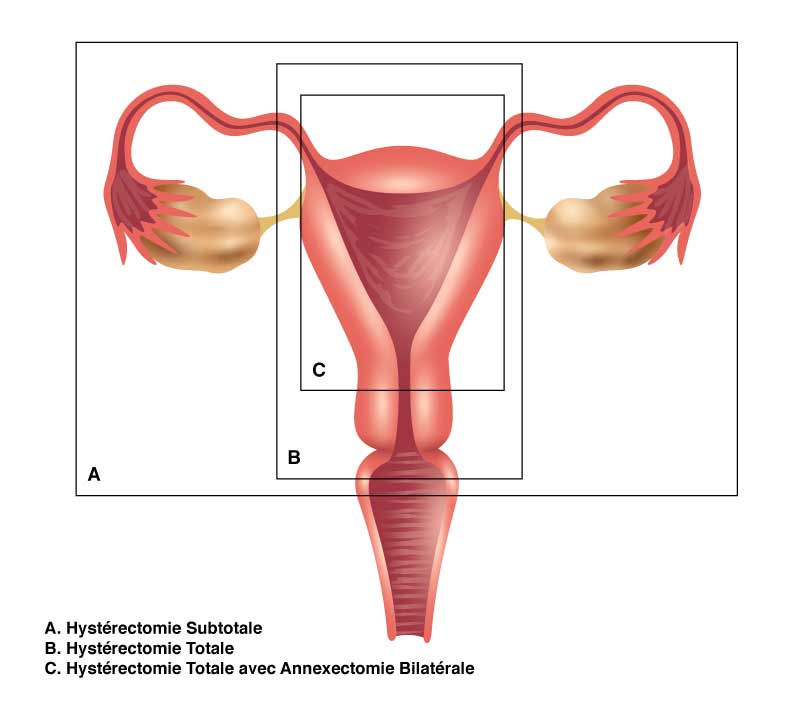
Quelles sont les différents types d’hystérectomie ?
• hystérectomie totale où le col et le corps de l’utérus sont retirés ainsi que les 2 trompes,
• hystérectomie subtotale où l’utérus et les trompes sont enlevés et le col reste en place ;
• hystérectomie totale ou subtotale avec (annexectomie bilatérale) ou sans ablation des ovaires (inter-annexielle)
Comment se passe l’intervention ?
Avant l’opération une consultation pré-anesthésie doit être réalisée systématiquement.
Le plus souvent vous serez hospitalisée la veille ou le jour même de l’intervention.
Il vous sera demandé de prendre une douche (chez vous ou à la clinique), corps entier et cheveux avec vos savons et shampooings habituels. La bétadine n’est plus nécessaire.
Une perfusion sera mise en place puis l’anesthésie générale sera réalisée.
Pour permettre une bonne vision, un gaz (gaz carbonique) est introduit dans l’abdomen. L’hystérectomie est ensuite réalisée, comme si elle l’était par laparotomie (ouverture de l’abdomen) à l’aide d’instruments de chirurgie adaptés pour cette chirurgie (pinces, ciseaux, matériel de coagulation et de lavage) introduits par les trocarts mis en place.
Rarement, en cas de difficultés opératoires, de constatations anatomiques particulières ou de complications, le chirurgien peut être amené à procéder à une ouverture de l’abdomen par une incision appropriée (laparo-conversion).
La pièce opératoire sera retirée de l’abdomen par les méthodes suivantes :
• En cas d’hystérectomie totale, la pièce opératoire sera retirée par la voie vaginale. Puis une suture du fond du vagin sera réalisée avec un fil résorbable.
• En cas d’hystérectomie subtotale laissant le col en place, la pièce opératoire doit être morcelée. L’utérus est placé dans un sac étanche et morcelé à l’intérieur afin de ne pas disperser les copeaux. Ce sac sera retiré par un des orifices de trocart. Les petites incisions abdominales sont fermées à l’aide de fils résorbables ou de colle puis laissées à l’air rapidement.
De façon exceptionnelle un drain, ressortant par l’abdomen, pourra être laissé en place 24 à 48 heures.
Quelles voies d’abord pour l’hystérectomie ?
Elle peut se faire par les voies naturelles : c’est l’hystérectomie vaginale.
Elle peut se faire par voie abdominale soit par cœlioscopie, soit par une incision (laparotomie identique à une césarienne).
Parfois, l’hystérectomie est vaginale mais préparée par une cœlioscopie préalable.
Traitement par voie vaginale
Le chirurgien fait descendre l’utérus dans le vagin et procède à son ablation en le libérant progressivement de toutes ses attaches.
Traitement par laparotomie
Le chirurgien peut préférer enlever l’utérus par une incision abdominale en général transversale basse comme dans le cas d’une césarienne. La technique d’ablation est ensuite identique à ce qui a été décrit plus haut.
Chacune de ces voies a des avantages et des limites, le choix de la voie d’abord sera discuté avec votre chirurgien qui vous expliquera les raisons de son choix.
Faut-il s’attendre à des complications ?
Aucune intervention n’est complètement exempte de risques. En dépit de toute la méticulosité apportée, il est possible que des troubles surviennent dans des cas isolés pendant et après l’opération. Ils sont, cependant, le plus souvent immédiatement reconnu et se maîtrisent bien en règle générale.
Pendant l’intervention
De plusieurs ordres :
• Blessure des organes proche du site opératoire : essentiellement digestifs (intestin) ou urinaires (uretère, vessie). Leur blessure accidentelle peut être favorisée par la complexité de l’intervention ou des circonstances anatomiques imprévues. Leur reconnaissance immédiate permet, en général, une réparation sans séquelle. Dans de rarissimes cas, l’intervention d’un chirurgien digestif ou urologue peut être nécessaire.
• Hémorragique : une hémorragie abondante peut survenir, habituellement rapidement jugulée mais pouvant nécessiter une transfusion sanguine ou de dérivés sanguins. Les complications de ces transfusions, en particulier le risque de transmission de maladies infectieuses type hépatite ou sida, est devenue exceptionnelle et fait l’objet d’un protocole spécial de suivi. Lorsqu’une telle hémorragie est envisagée, le chirurgien peut vous proposer d’effectuer un prélèvement de sang avant l’intervention pour réaliser le cas échéant une autotransfusion. Il est également possible de récupérer votre propre sang et de vous le retransfuser (Cell Saver)
• Compression des nerfs ou des parties molles : ces cas sont extrêmement rares et dus à une mauvaise position pendant l’intervention. Les lésions disparaissent en règles spontanément dans les semaines qui suivent et il est très rare que persistent des sensations de fourmillements ou d’engourdissements. Cela s’applique également aux lésions cutanées dues aux désinfectants ou au courant électrique.
Après l’intervention
Là aussi, elles sont de plusieurs ordres et très rares :
• Infection : malgré les précautions d’asepsie et les antibiotiques une infection du site opératoire peut survenir, en général facilement maitrisées. Une infection urinaire est une éventualité moins rare en règle facilement traitée. La coelioscopie et la brièveté du sondage urinaire ont rendu ces complications beaucoup plus rares qu’autrefois.
• Hémorragies secondaires ou hématomes, très rares mais pouvant imposer une ré-intervention, voire une transfusion.
• Occlusion intestinale possible dans les suites de toute intervention abdominale et peut nécessiter une ré-intervention s’il existe une adhérence ou une torsion de l’intestin sur lui-même parfois plusieurs années après.
• Plaie ou sténose retardées de l’uretère pouvant survenir plusieurs jours après l’intervention.
• Complications générales comme une phlébite, voire une embolie pulmonaire, là aussi extrêmement rare en raison de la prévention systématique qui est réalisée.
• Fistules (communication anormale entre deux organes), elles sont exceptionnelles mais nécessitent en général un geste opératoire complémentaire
QUELQUES QUESTIONS À POSER AVANT DE VOUS DÉCIDER POUR VOTRE INTERVENTION
Aurais-je encore mes règles ?
Non dans la grande majorité des cas mais des règles minimes peuvent parfois persister si le col a été conservé
Prendrais-je du poids ?
Non, l’utérus n’a aucune fonction hormonale
Y aura-t-il des modifications hormonales ?
Non, si les ovaires ont été conservés.
Oui, si les ovaires ont été retirés, auquel cas peuvent apparaître des symptômes liés à la ménopause
Les frottis de dépistage sont-ils nécessaires après hystérectomie ?
Non, si le col a été enlevé (hystérectomie totale).
Oui, si le col a été gardé (hystérectomie subtotale)